看護師としても、1人の人間としても自分の人生を改めて考えてみようと思う話
私は、高校3年生の時に東日本大震災を経験しました。
なので、看護学生の時から災害看護や急性期看護に興味がありました。
救命病棟24時、コードブルー、かっこいい素敵なドラマが沢山あってこんな風になりたいと思っていました。
看護学校で、「災害看護専門看護師」の方に講義をしていただきDMATの存在を知ってから自分がやりたいことはまさにこれ!と思っていました。
でも、学生時代から患者さんと話をするのが好きだった私のスタイルとかけ離れている気がする。進路に悩んだ時に、まずは救命には全身管理が必要だと思い新卒時代は呼吸器・循環器内科への就職を選びました。
そこでの経験で思ったのは、命を助けたら医療者はそこで終わりなの?ということ。
大前提は命を助けることだと新人の頃は思っていました。なので、延命を望まない人がいるという事実を受け入れられない時期もありました。
働いていると、病棟にいる患者さんはみんな治療をして元気に歩いて家に退院していくわけじゃないんだということが見えてきました。
とりあえず一命をとりとめて植物人間になった時、障害が残った時、どうやってこれから生活していけばいいの?という患者さんやその家族にも出会いました。
それぞれの結果がある分、それぞれのその後の生活があって生きていかなくてはならない。みんながみんなお金があって時間があるわけではない。
私は、病棟での患者さんや家族しか知らないし退院してからの私生活を見ることはもちろんありません。だからといって、見えないから安易に「なんとかなるよ」と放り出してはいけないんだと知りました。
命を助けて、退院後の生活まで考えて整えて、安心して退院できるようになってやっとよかったと言えるんだなと思いました。
「終活」という言葉がありますが、医療者はもちろん将来の生活や自分が人生の最期を迎えるときのことまでざっくりでも考えられている人は世の中にどれくらいいるんだろうと思う時があります。
人生何が起こるかわからない。なんなら思い描いた通りの人生を歩む人よりイレギュラーなことが起きる人のほうが多いと思います。
臨月に入ったばかりの10月半ば、父親から一本の電話がありました。
「血尿が出て病院に行って調べてもらったら、膀胱がんだった」と告げられました。
そして、手術をして細胞を調べてみないとステージ等はわからないこと、その手術や結果は私の出産予定日と同じくらいであることを聞きました。
新しい命がもうすぐ生まれるタイミングでの家族の癌の発覚。
親に孫を見せて、穏やかに過ごしたいと思っていた中でこれからどうやって親との時間を向き合っていくかを考えていかないといけないなと思いました。
私はおととし、家族を不慮の事故で亡くしています。その時は突然すぎて、誰も心の準備が出来ていなくて2年近く涙が突然止まらなくなったり思い出しては泣いたりの日々を過ごしていました。いまだに思い出すと涙が出ます。
余命宣告だったりタイムリミットがわかるのは、その分心の準備をしたり、向き合う時間を作ったり、後悔しないように過ごす努力が出来るということなんだと思います。
看護師として働いてきて、私が何より思うのはどんな状態になってもできるだけ後悔無く生きてほしいという事。世の中には色んなサポートやサービスがあるので、思っているより色んな選択肢があります。
地元にいるおばあちゃんは80代後半、両親は60代、夫と私は20代。生きているうちに自分の家族にあと何回会えるんだろう。あとどれくらい一緒に過ごせるんだろう。今のうちにしかできないことって何だろう。
仕事を辞めた今は時間があるけど、子育てが始まって仕事が始まったらまとまった時間が取れなくなって1年に1回しか会えなかったらおばあちゃんと会えるのはもしかしたら残り少ないのかもしれない。お父さんの癌が思いのほか悪かったら、孫の成長をあまり見せられないのかもしれない。そう思ったとき、目の前の仕事より大事なものもあるのかなと思うこともあります。
正解はわからないけど、後悔はしたくないです。自分の家族の最期は絶対に看取りたいと思っています。自分はもちろんどんな人も人生何が起きるかわからないからこそ、どう生きたいか考えて家族と話をしていきたいです。
回復期リハビリテーション病棟での経験
私は看護師になって8年目になりますが、いままでに呼吸器内科・循環器内科・回復期リハビリテーション科で働いてきました。
どの科での経験も私にとっては大切なものなのですが、回復期リハビリテーションで
の看護師の役割が他の科と少し違うと感じたのでまとめてみようと思います。
まず、回復期リハビリテーション科の特殊なところは
1、入院期間が事前に決まっている
2、病気の治療をするために入院しているわけではない
3、医療的なアプローチより、身体的なアプローチのほうが多い
4、ゴールの設定が難しい(医療者と患者さんでずれることが多い印象)
5、一般病棟より多職種との連携が必要
6、安全管理が難しい
ということです。
まず、回復期リハビリテーションと聞いてどんなイメージがありますか?
私は働くまでどんなところなのか全く想像がつかなかったです。
なぜなら、入院の流れが違うから。
回復期リハビリテーション科(以下:回復期リハと略します)は病気の治療を終えた上で身体的に障害があり生活が困難となりリハビリが必要だと判断された場合にしか行けません。しかも、入院できる疾患も制限があります。なので、条件に当てはまらない人はそもそも入院できないんです。
入院期間が決まっているというのは、下記のように対象疾患によって最大の入院期間が最初から決まってます。つまり、タイムリミット付きの入院というわけです。
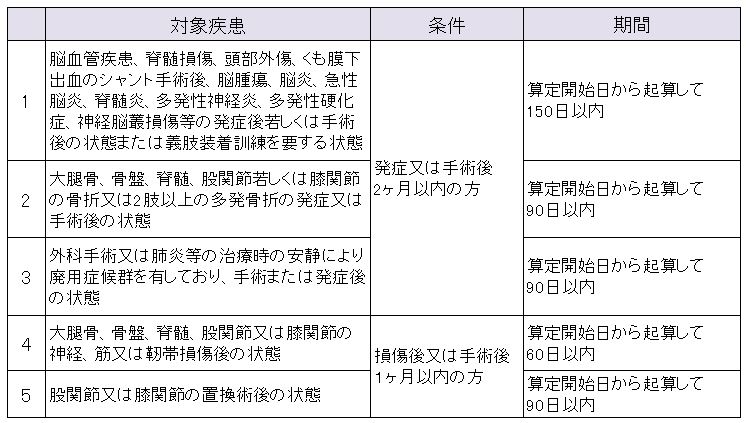
期間が決まっているリハビリのためだけの入院なので、大前提として状態は落ち着いていますが、様々なリスクはあるので入院中に体調が悪くなったり急変したりすることもあるので医療行為は全くないわけではありませんが一般病棟よりは少ないと思います。
その代わり、自分のことを全部できる人は少ないので身体的なサポートが必要な人がほとんどです。
例えば、骨折や脳梗塞等による麻痺のため手足が自由に動かないので着替えや食事、トイレの手伝いなど介助が必要です。また、体は動くけど病気により話が出来なくなったり食べることが出来なくなる方がいます。
そこで登場するのが、登場するのが理学療法士(PT)・作業療法士(OT)・言語療法士(ST)・栄養士の方々です。
一般病棟では自分から連絡しない限りあまり関わることが無かったどころか病棟にいるのもほとんど。見たことがなかった私…。(病棟で関わるのはほぼ医師・薬剤師・社会福祉士でした。)
そして、患者さんによって性格もリハビリの進み具合も身体能力も痛みの感じ方も全部違うのと、病気の治療とは違い決まった治療方法があるわけではありません。なので、患者さんのリハビリの目標だったり方向性だったりみんな考えていることが実は全然違うとかもありえるのと患者さん自身が理解していないと混乱を招く元になるので連携はかなり必要でした。
なにより私が一般病棟と違うと感じたのは、自分で出来ないことを退院までに工夫したり訓練してできるようにすることが目標になるため、患者さんに積極的にチャレンジしてもらうこと。当たり前のことなんですが、一般病棟では命が第一・安全第一なので基本的にはちょっとでも危ないことは基本的にさせません。ある意味これが回復期リハの醍醐味であり本当に怖いんです。
・上手に歩けない人に、積極的に歩いてもらう。
・ごはんが自分で食べれない人に、自分で食べてもらう。
色んな職種の人同士で何度も相談して練習して方法や道具の選別もした上で大丈夫だろうと判断した上でもちろん行いますが、転んだり窒息したりけがをしたりするリスクはかなり高いです。そして、患者さんの体格もかなり大柄な方から小柄な方まで様々です。看護師はまだまだ女性が多いので、マンパワー不足の中で安全第一を考えながらチャレンジすることは結構怖いです。なので、安全管理がなにより重要になってきます。
ここまでは回復期リハの説明になります。
ここから先は、看護師として私が個人的に難しいと感じたことです。
患者さんの年齢が若ければ若いほど、そして障害が重ければ重いほど現実と向き合うのが辛い。
これは、家族はもちろんそうですが医療者も感じます。特に、不慮の事故だったり突然元気だった人が突発性の病気で倒れて寝たきりになってしまったみたいな症例の場合、本人が若ければ家族も若いので本当に辛そうでした。どの患者さんもリハビリをすれば元気に元の状態になって帰れたらいいなと思いますが、実際そういうわけではないです。職業柄現実を伝えないといけないことも分かっていますがドラマのような奇跡を信じたくなることもあります。マンパワー不足と言えど、自分の勤務時間の中で最大限できることはしてあげたいと思うし、通常の治療でダメなら色んな文献をみて似たような症例を探すこともありました。
医療者的には劇的に回復したと思っても、家族の理想と違う事も多々あります。そうなってくると、医療者と家族・本人の中で感情の温度差がどんどん出てきます。そのまま退院の日を迎えたとしても、私たちはそこでお別れになるけど本人・家族は一生障害と向き合っていかなければなりません。
私は、みんな元気になって帰っていく病棟っていいなと思って転職する際に回復期リハを選びました。ほとんどがそうなりますが、時折上記のような症例を見たとき病気との向き合い方とはまた違う、そして治療するにも障害は病気ではないので明確な治療方法が無いってなんて残酷なんだろうと思ってしまいました。
そして、回復期リハ病棟での看護師として働く意味って何なんだろう。私ができることって何なんだろうって改めて今までの看護師としての経験や価値観をもう一度振り返るきっかけになりました。
看護師になってからのバセドー病の経過と妊娠
バセドー病は基本的に完治はしないのでクリニックで定期チェックを行っています。
看護師3年目に自覚症状は全くなかったのですが定期チェックの際に突然採血データが悪化し「甲状腺クリーゼ」の診断で突然仕事を休職することになりました。そして、家の近くのクリニックに通っていたのが表参道にある伊藤病院でしばらく診てもらうことになりました。
仕事にも慣れて、やっと楽しくなってきてからの突然の休職。都会の病院へ頻繁に通院するストレス。全く自覚症状もなかったので、忙しい生活から突然半年間自宅でのんびり過ごしてと言われても病気休暇(私は診断書を出して傷病休暇や有休で対応してもらってました。)なので遊びに行くこともできない。通院なので保険が下りるわけでもなく、いつ復帰できるかもわからない。傷病手当も無限にもらえるわけでもなく先が見えない生活に対する不安から眠れなくなったり泣いていたり精神的にかなり病みました。
治療としては、アイソトープ治療と手術の2択でした。
医師からは、甲状腺の大きさや甲状腺の大きさや病気の勢い的にアイソトープ治療は最大量で行っても効果が薄いかもしれないと言われました。どちらも今後甲状腺機能低下症になる可能性が高く、ホルモンを補う薬をずっと飲み続ける可能性があることも説明されました。
正直どうしようか悩みましたが、バセドー病になるまで大した病気もせず入院したこともなかった私は手術の選択が怖すぎて出来なかったため、ひとまずアイソトープ治療を選択して今後悪化するようなら手術も検討していくことにしました。
※アイソトープ治療を行う場合は、19歳以上であることやすぐに妊娠を希望していないことも条件に入っているので主治医の話を聞いたうえで自分の生活やライフステージに合った治療の選択が必要です。
アイソトープ治療は、治療前にヨウ素制限があったり治療後連日病院に通う必要があったので伊藤病院では入院か通院か選べました。精神的に不安定だったこともあり入院生活に耐えられないと思い私は通院を選びました。(今考えれば入院だったら健康保険組合から保険も下りたなぁとか思いますが、あとの祭りですね。)
アイソトープ治療はどんなことをしたの?と気になる方もいるかもしれませんがレントゲン室のような部屋に通されて、名探偵コナンで新一が飲まされたアポトキシン4869のような見た目の大きなカプセルをスタッフ監視のもと飲み終了でした。
痛いこととか全然なく、思ったよりあっけなくて自分でもこれでいいのかと聞きたいくらいでした。
薬の効果が出るまで数か月かかりますが、私は運よくアイソトープ治療のみで甲状腺機能低下症になることもなくバセドー病の薬も必要なくなるくらいまでよくなりました。
このタイミングでもう大丈夫だろうということで地元のクリニックに戻りました。
甲状腺クリーゼを発症してから2年くらい伊藤病院でお世話になりました。
私はのどの腫れと目の突出がバセドー病発覚からずっと治らなかったので、アイソトープ治療をする上で目への影響も心配され紹介された眼科に通ってMRIを撮ったり精密検査をしてしばらく定期健診もしていました。
結果的に目には特に症状もなく、発症から10年くらい経ちましたが左右の目の大きさ(外見的に)が違うなど今でも多少気になることはありますが目が出たことで奥二重だったのがパッチリ二重になったので自分ではあまり気にしていません。のどの腫れはアイソトープ治療のおかげかもうなくなり首元はかなりすっきりしました。
甲状腺クリーゼにまたなることは無かったですが、病棟で常勤の看護師をずっと続けているためか薬がいったん切れても定期チェックで採血データが悪くなっていることが度々あり薬は再開したりよくなったら一時期無くなったりを繰り返していました。
私はアイソトープ治療を行った年に結婚したので、治療の経過やバセドー病の経過の兼ね合いで結婚3年目くらいまでは妊娠しないようにと主治医から言われていました。
(ホルモン値が落ち着いていない状態で妊娠すると、赤ちゃんもバセドー病になるリスクがあり、流産や早産のリスクも高まるため)
ホルモン値が落ち着き主治医から妊娠しても大丈夫と言われてからは、薬もメルカゾールから胎児に影響が無いようにプロパジールに変えてもらいました。
妊娠するまでにも色々ありましたが、ここから1年後(結婚4年目)で妊娠することが出来ました。
妊娠中はホルモン値が下がり病気が落ち着く傾向にあるみたいで、妊娠中も定期チェックはしていますが悪化することなく経過しています。
ただ、出産後に悪化する傾向があるようなので産後体調が悪ければ予約を待たずにすぐに受診するようにと言われました。
(ドラマ「コウノドリ」でも妊娠中に甲状腺クリーゼになり母体死亡のシーンがありました。自覚がなくても結構怖い病気です。)
明日で臨月になるので、何事もなく無事出産を終えることが今の目標です。
看護師1年目 初めての独り立ち夜勤で病んだ話
※これは、私の初めての夜勤での出来事を淡々と述べているだけですが流血の表現等あります。怖い話等も苦手な方は読まない方がいいかもしれません。
看護師1年目の11月
初めて先輩のフォローなしでの深夜勤務。
私は病院の敷地内にある寮に住んでいなかったのと、職員が使える大浴場が完備されていたため深夜勤務の時は仮眠室に泊まることにしていました。
日勤終了後、お風呂に入り売店でご飯を買い仮眠室で深夜勤務の開始時間まで仮眠。
大体7時間ぐらい間が空きますが、ちゃんと起きれるか不安で全く起きれる気がしなくてあまり眠れませんでした。
寝不足の中一人で真夜中の病棟に向かうと、心電図のアラームやナースコールなど色んな音が聞こえます。それにもドキドキしながら勤務前の準備(物品の準備や情報収集
)などをします。
勤務開始直後から、日中から危篤だった患者さんが亡くなり処置を行いました。日勤でも亡くなる患者さんを受け持つ機会はこの時はあまり無かったのと、真夜中というのも相まって緊張しました。
↓
一人で消灯後の真っ暗な病棟の巡視。ホラーとかが苦手すぎるお化け屋敷すら入れない私にはこれがなにより恐怖でしたが仕事なのでもちろんしっかりやります。
初めての巡視で目にしたのは、真っ暗な病室で血まみれのまま独り言を話しているおばあちゃんでした(日中に簡単な手術をした方でしたが、認知症があり傷口を止めていたバンドを外してしまっていました。)
私が元々感情を外に出すことが苦手だからかもしれませんが、人間本当に驚きすぎると叫び声すら出せないという事をこの時はじめて知りました。変に冷静になってしまい、無言でナースコールを押して血が噴き出ている腕を素手で圧迫しました。ナースコールで呼ばれた相方の先輩も思わず絶句。先輩が医師に連絡したり処置に入ってくれたりしたので私はステーションで呆然としながら雑務(夜勤中にやらないといけないことが色々あります)を淡々とこなしていました。
もうこの時点で色んな事態に頭がついていかずフリーズ寸前になっています。
↓
無事休憩の時間。
私の病棟では深夜勤務は、朝の5時までに勤務者が休憩に入れるように調整されていました。この時間に朝ご飯を食べたりしますが、休憩中に病棟で何かあった場合は返上して駆けつけます。この時の休憩は何もなかったですが、夜勤に慣れていない私は深夜の3時頃にご飯を食べる習慣はないのでこの時間の朝食で胃がびっくりして気持ち悪くなることが新人時代はたびたびありました。慣れるまでは深夜帯の休憩は消化にいいものや、飲み物を取るようにして勤務終了後に食べるおにぎり等を持参していました。
↓
休憩が終わり、朝5時頃から朝食までがやることが沢山あって一番夜勤の頑張り時です。この時間帯にどれだけ仕事が回せるかによって夜勤の終了時間が決まると言っても過言ではありません。でも、この時間はとにかく眠い!!寝起きで元気な患者さんとのギャップを一番感じる時間でもあります。
↓
朝の挨拶をしたときは話をしていた患者さんが、なぜか配膳の時に意識を失っていました。
この時間帯には日勤者や医師も病棟に来ていたため担当医師に報告したり処置の準備をしたり、最後の最後に大忙し。医師に報告することも慣れてないし、急変時の対応も処置の介助も慣れていないことばかりで相方の先輩がほとんど手伝ってくれましたが、勤務終了後に新人教育担当の師長さんが見回りにきてくれたタイミングで精神的に崩壊して大泣きしました。(新人が初めての独り立ち夜勤の時は絶対に顔を出してくれる優しい師長さんでした。)
1回の夜勤で沢山の事が立て続けに起きたのはこれが最初で最後でしたが、これ以降2年目の半ばくらいまで徐々に精神的におかしくなってしまいました。
最初は夜勤で病棟に入った時に聞こえるモニター音やナースコールの音を聞くと動悸がするようになり、その後仕事に関係なく仮眠中にナースコールやモニター音の空耳が聞こえるようになりました。その次は、閉所や暗所に対してすごく恐怖心を感じるようになり仮眠室で眠れなくなりました。(というか、仮眠室に怖くて入れなくなった。)なので、夜勤の時も自宅から通うことにしました。仕事に向かうバスの中で、何も考えてないはずなのに涙が出たりして次第に仕事を辞めたいと思うようになりました。
この時に支えてくれたのが、今の旦那さんと副師長さんでした。
仕事中は明るい自分でいようと心がけていましたが、ある日副師長さんが何かに気付いたのか声をかけてくれたときにぽろっと夜勤が怖いと思っている話をしました。
その時に「私だって何十年看護師しててもいまだに夜勤は怖いよ。でも、怖いくらいでいいんだよ。緊張してないと何かが起きる前に気を付けることもできないんだから。」と話をしてくれました。
この話を聞いて夜勤をすぐに克服できるようになったわけではありませんが、怖いって思っていいんだと少し私の中の緊張感が和らいだのは覚えています。
旦那さんとは看護師2年目になったタイミングで同棲を始めたので夜勤の時に職場まで車で送ってくれたり、私が毎日のように仕事を辞めたいと話していたからか手紙を頻繁に書いてくれたり夜勤で食べるお弁当を作ってくれたりかなり献身的に支えてくれました。
結果的に嫌だと言いながら仕事を続けたことで仕事に慣れたり、後輩が入ってきたり、同棲したことで精神的に落ち着いたりしたのか時間が解決してくれたおかげで精神的には落ち着き夜勤は怖いですがだいぶ楽になりました。(でも閉所や暗所恐怖症は克服できませんでした。)
今考えると、鬱の一歩手前だったりもしたのかなと思います。
新人看護師さんは特に、看護師になったと言えど少し前までは普通に平和に過ごしていた学生で夜勤には慣れていないことや職業柄通常では遭遇しないような現場に立ち会ったりもするのでPTSDになってしまう方や鬱になる方も少なくないです。
実際に、私の同期入職した子たちも1年目が終わるころには半分くらい辞めていました。
私の場合は結果的に大丈夫だっただけですが、息抜きをしっかりしたり辛いときは話を聞いてもらったりして無理せず自分を大事にしていってもらいたいです。
トラベルシステムについて
来週で臨月に入るので、チャイルドシートを購入しました。
出産準備グッズで一番悩んだといっても過言ではないチャイルドシート。
私が住んでいる地域は、基本的に車が無いと生活出来ないので一人一台車を所有しています。
駅には徒歩20分程度なので、歩けないことは無いしほんとにたまーに電車に乗ることはあるのでベビーカーもたまに使うのかなって感じです。
旦那さんがSUV、私は軽自動車に乗っているので日常生活は軽で遠出するときだけSUVを使う感じです。
また、実家が徒歩圏内にあるので親の運転でどこかに出かけることもありそう。
そうなってくると、毎回いろんな車に乗るのにチャイルドシート全部に買ったら大変なことになるので付け替えが楽なものが良い。
初めての出産になるので、ベビーグッズが全くない状態。
いろんなものがあると便利!という情報があふれている中だけど最初からあんまり物を増やしたくない。
悩みまくった結果、トラベルシステムというものを知りました。
トラベルシステムとは
通常のベビーカーに取り外し可能なシートを付けることで、対面・背面式ベビーカー、チャイルドシート、キャリー、バウンサー、チェアなど多用途で使える機能を持った商品
ベビーカーは生まれてからでもいいやって思っていたけど、チャイルドシートが赤ちゃんを乗せたまま運べるキャリーに変わったり、家の中でバウンサーとしても使えることが魅力に感じてトラベルシステムの購入を決定。
そこから、近くで行ける範囲のベビー用品の店舗(アカチャンホンポ・西松屋・バースデイ・ベビザラス)を回り実物を見に行きました。品揃えはベビザラスが圧倒的に多かったです。
結果、トラベルシステムの実物(ベビーカー・キャリー・車につけるベース)を見ることが出来たのはApricaのSMOOVEシリーズだけでした。
元々、Apricaとjoieで悩んでいたのとjoieのLitetraxだけなら大体どの店舗にも置いていたこと、ベビーカー重さは上記2社はそんなに変わらないことから店舗で実際にたたんでみたり走行性を確認してみたりしました。
ちなみに悩んでいた2種はこちらです↓↓
☆買う前の理想
1、走行性を重視して4輪より3輪のほうがいい
2、たたみやすさ
3、軽さ
☆実際に試して思ったことは
1、3輪のベビーカーは走行性は抜群だがたたむと重くて持てる自信が無い
2、ベビーカーのたたみ方と開き方が想像以上に複雑
でした。
私が身長155センチと小柄で力も全然ないことや不器用なので子供をつれて一人で出かけてベビーカーを車から出したり乗せたりするのを考えたときに無理だなと思いトラベルシステムを諦めてチャイルドシートやベビーカーを別で探していた時期もありました。
そして、もう1つ重要なことに気が付きました。
私が乗っている軽自動車は中古で買ったんですが、ISOFIXに対応していない車だった。
ISOFIXとは?
「isofix(アイソフィックス)」とは、2012年7月以降発売の新車に義務づけられた取付金具の名称です。(2012年7月以前の車は義務ではなかったためついているものといないものがあるそうです)2012対応車種のシートに装備されているisofixバーにisofix対応のチャイルドシートをカチっとはめるだけで簡単に装着することができ、ぐらつくこともありません。
トラベルシステムじゃなければ回転式のチャイルドシートがいいなって思っていたのに、回転式はISOFIXしか対応していない悲しさ。
そんな時、joieのtouristを見つけました↓
私の住んでいる地域には実物を置いている店舗が1つもなかったのと、katojiの直営店も行ける距離ではなかったので実物は結局見れずにネットの口コミや公式のYouTubeなので使用感を探して悩んだ結果ネットで購入しました。
※私は楽天会員なので、スーパーセールのタイミングでお買い物マラソンも活用して安く購入しましたが、楽天を活用している方じゃなければKATOJI直営のオンラインショップで購入した方が値段は一番安いです。
https://www.katoji-onlineshop.com/c/category/travelsystem/T1570
まだ出産はしていないので、実際に赤ちゃんをのせて使用はしていませんが実物を触ってみた感想は
1、とても軽い
2、たたむのも開くのも手元のボタン一つでできる
3、ベースもキャリーもシートベルトとisofixどちらも対応している
と、とても好感触でした!
自分がtouristの情報収集をしたときに中々見つけられなくて悩んだ経験があったので、YouTubeで紹介動画を作ってみたので気になっている方は見てみてください。
看護師1年目 新人看護師の年間スケジュール
3月まで学生だったのに、4月から免許を取った瞬間に突然看護師と言われてうれしい反面戸惑った新人時代。新人看護師がある程度一人で動けるようになるまでどんな風に動くのか、年間スケジュールを覚えている範囲でざっくりとお伝えします。
4月:まずは物品の位置を覚える、平日勤務に慣れる
入職直後から病院のシステムについて、カルテの使い方について、接遇について等ひたすら説明されます。所属部署も入職後に伝えられました。1週間程度会議室みたいなところでオリエンテーションをしました。
次の週からは配属された病棟でのオリエンテーションがありました。病棟のスタッフ紹介、物品の位置、病棟の構造、休憩室やロッカーの使い方、業務の一日の流れ等沢山説明されました。ひたすらメモを取りました。徐々に先輩とケアに入ったり、日々の受け持ちの患者さんがついたりしますが、病院や病棟独自の看護技術チェックリストがあるのでそれに合格しない限りは1人で何か業務をすることはないです。新人担当の看護師がついて、1日の行動計画を発表したり適宜報告したりと学生の実習とやることは似ています。大まかな1日の業務は大体決まっているので、繰り返して慣れましょう。
新人は、4月は土日休みでカレンダー通り勤務でした。
5月:ゴールデンウィークは思いっきり遊ぶ。土日勤務に慣れる
カレンダー通り勤務なので、もちろんゴールデンウィークも休み。看護師になって最初で最後のゴールデンウィークを満喫できる期間になるので、1か月の疲れを発散させるために思いっきり遊びましょう。
早ければ、5月の下旬頃から土日勤務に入る人が出てきます。病棟勤務だと、土日祝日は入退院や検査が基本的に無いためスタッフの数が少ないです。その分、受け持ちの人数が増えたり少ない人数で病棟業務を回すようになります。なので、平日とは業務の内容が若干異なるため新人は慣れてきてからフォロー付きで土日勤務を開始するようになります。
6月:夏のボーナスでモチベーションを上げる
やっと平日勤務に慣れてきたのに、土日勤務も始まりことが増えて勤務も徐々に不規則になってきて余裕がなくなってくるかもしれません。国立病院機構の職員は、ここでボーナスがもらえるのでモチベーション高めていきましょう。
※病院によって4月入職だと夏のボーナス査定に日数が足りていないので貰えないところがあります。
病院ごとに夏季休暇を6月~10月で取るように言われるところが多いので、夏休みの予定も徐々に考えていきましょう。
7月~9月:ひたすら日勤業務に慣れる
平日や土日祝に限らず日勤業務に慣れてきて少しずつ余裕が出てくる頃なので、出来る技術をひたすら増やす。
10月~12月:そろそろ夜勤開始
入職後半年間は、正社員だけど試用期間になっているため仕事も定時で帰れるように調整されていることが多いです。10月からは試用期間も終了し、できることも増えてきたので夜勤の開始時期を検討される時期です。10月から12月までの間に夜勤の練習を数回して、その後独り立ちになります。(独り立ちしても、ペアの先輩がフォローしてくれます)
1月~3月:看護師として一通りの勤務や業務ができるようになる
夜勤も始まり、勤務がもう土日も関係なければ日勤夜勤もごちゃまぜで不規則になります。覚えることもやることも多いのに寝不足で疲れもたまってきてストレスもここら辺がMAXになってくるかと思います。(私は実際病みました。)爆発する前に、息抜きもしましょう。
4月からは、新しい新人が入ってきて先輩の目が少し離れる分仕事も責任も増えますが気持ちは少し楽になります!
かなりざっくりですが、新人看護師の1年間はこんな感じで過ぎていきます。
実際に夜勤で起きたことや経験談は別の記事で書いていきます。
新人看護師は、病棟での業務とは別に疾患の勉強や看護技術についての勉強、院内研修の課題、看護技術の実技試験(採血・輸液ポンプの使い方、サーフロー留置等)をこなさないことが多いので実際は1年間あっという間ですが心身ともにかなり辛いです。
なのに、先輩たちが怖いと尚更辛いです。実際、私が新卒で入職した病院は理由は色々ありますが1年間で半分くらいの新人が辞めました。私も1年目は今となってはいい思い出ですが絶対に戻りたくないです。
向き不向きがあるので、心を病んでまで頑張れとはいいません。環境を変えるのも一つの手段です。でも、頑張った先に素敵なことが沢山見えてくるのも事実です。
辛いとき、励ましてくれる人はとても大切です。家族や友人、恋人はもちろんですが、私は色んな先輩たちに「1年目の同期は一生もの」と言われました。実際沢山一緒に努力して泣いて励ましあいました。一番つらいときを一緒に過ごしてくれた同期はいわば戦友です。私も看護師になって7年になり同期とは働いているところも住んでいるところも違いますがいまだに仲良しです。
色んな人と協力して、新人時代の1年間乗り切りましょう!
看護師1年目 看護師の必需品
学生から看護師になって働き始めるとき、何を準備しよう?と迷う方がいるかもしれないので突然ですが、個人的に思う看護師の必需品を紹介します
ちなみに私は電子カルテの呼吸器・循環器内科→紙カルテの回復期リハビリテーション病棟で働いて必須だったものについて説明します。ほかの病棟だと必要なものがまた変わってくるかもしれません。
①ペンケース
→持ち物が多いのと、白衣にそのまま入れていると、うっかりペンを取り出し忘れて洗濯に出してしまう。(白衣の洗濯は自宅でもできるが、基本病院が業者に頼んでいるので仕事終わり出すこと多い)、患者さんの介助の時色んな姿勢になるのでよく落とす。トイレとかに落とすと泣ける。あとは、マッキーの蓋閉め忘れて白衣のポケットがインクで汚れるのでそれの防止。ポケットに入れるタイプとポーチタイプは完全に好みですが、私ポケットに入れるタイプを購入しました。
※胸ポケットに入れるタイプの小さいものもありますが、かがんだ時に色々落ちてくるので私は使いにくかったです。
②ボールペン(3色ボールペン最低1本、適当な黒のボールペン最低2本くらいあった方がいい)※フリクションはダメ
→自分も使いますが、患者さんや医師にサインしてもらう時に渡したまま無くしたり忘れること多い。どんどん減っていく。良いボールペンほどすぐ無くなって落ち込む。そのうち研修とか勉強会で沢山もらえる。フリクションは、看護記録とか患者さんに説明した書類は消えるペンや鉛筆で書くのが禁止されているので絶対ボールペン。
3色ボールペンは、詰め替えできるやつだとなおよし。替え芯もロッカーにストックしておく。
③ノック式の油性ペン(最低2本)
→点滴に色々書きこんだり、吸引用のカップに日付書き込んだりボールペンなみに無いと仕事にならない。蓋は高確率で外れているか無くすので、個人的には絶対ノック式が良い。

- 価格: 151 円
- 楽天で詳細を見る
④ノック式のハンコ
→業務中に伝票とか色んなところにハンコやサインすることかなり多い。油性ペン同様蓋は高確率で外れてるか無くすのでキャップレスがいい。訂正印(小さいサイズのハンコ)もついているタイプもあるけど、訂正印が必要な場面はそんなに無い。
※ハンコにキーホルダーみたいな紐を通せるタイプだと、ペンケースにつけておいて無くさないようにもできる。リール付きのハンコもあるけど、高いので100円ショップとかで伸びる紐買ってきてつけるといちいちハンコ取り出さなくていいから便利です
⑤ハサミ
→包帯やテープを切るのに必須。患者さんの肌に触れているものを切ることもあるので、刃先に保護がついている方が自分も患者さんも安心できるのと、落下防止のクリップがついてる伸びるストラップはここに医療用テープを通して使うので絶対にあった方がいい。⑭で自分が使っている画像のせます。
⑥メモ帳
→業務とか看護技術とか採血データの見方とかその場で確認したいことを書き込んだものを忘れたと時さっと取り出せるように仕事に慣れるまではポケットに常備していました。なんでもいいですが、私は無印のバインダーでつけ足せるタイプでポケットに入るものを愛用していました。
⑦時計
[rakuten:firstmarket:10001108:detail]
→看護師の仕事はかなり綿密なタイムスケジュールで動く必要があるので、時計は必須です。脈を測るときや、点滴の滴下速度を調整するときも使います。
ただ、看護師は基本的に腕時計や指輪の着用が禁止されていることが多いです。不潔になりやすいから、患者さんのケアの時に当たると痛いから等理由は色々あります。
なので、クリップタイプにしてペンケースや胸ポケット、名札につけている人が多いです。私は安全ピンがついているタイプだったので、名札に安全ピンでつけていました。
卒業する際に仲が良かった同級生と色違いで購入したものを使っていましたが、電池の交換ができない(出来ても高い)ので、安いものを購入して電池が切れたら新しいものを買い替える人が多い印象です。
※個人的なこだわりですが、ポケット等につけた状態で時計を見たときに自分が見やすいように、時計の盤が逆さになっているものが使いやすいです。また、脈拍を測るときは10秒程度実測することが多いので秒針がついていてなおかつメモリが細かく書いてあるものが使いやすいです。
⑧ピンクとか青とかはっきりした色の蛍光ペン

- 価格: 132 円
- 楽天で詳細を見る
→検査の説明等患者さんにするときに使います。黄色とか色が薄いと、目が悪い人は見づらいのでどれが重要かわからなくなってしまうので濃い色のものをおすすめします。
ノック式が私は好きです。
⑨サージカルテープ

- 価格: 2500 円
- 楽天で詳細を見る
→医療用の肌に優しいテープです。点滴の固定が緩んでいたり、包帯を固定しているテープが取れかかっていたり、採血後に止血をしたり、急変時はこれにバイタルをメモしたり、サージカルテープはかなりの頻度で使います。テープ自体は病棟にあるのを使うため個人で購入は必要ないです。
よく使う種類のテープは予備も含めて2個常に持ち歩いていました。
私は、ハサミについている紐に通して使っていました。(ボロボロで申し訳ないですが、画像参照してください)

⑩アルコール綿(沢山)
→消毒綿です。病棟に置いてあります。採血するとき、点滴をするとき、ちょっとした血液の汚れを落とすときなどに沢山使います。特に、採血や点滴は1度で成功しなかった場合アルコール綿は使い捨てなのでポケットにたくさん入れておいて損はありません。新人さん自分で採血ができるようになったら持ち歩くようにすると役に立ちます。
⑪サーフロー針(22Gと24Gそれぞれ2本ずつぐらい)
→点滴用の針です。入院している患者さんは毎日のように点滴をしているので血管がもろくなりすぐに漏れてしまうため、点滴を差し替えないといけない場面に出くわすことはかなり多いです。基本はルート留置に必要なものをステーションに取りに行きますが、かなり難しい血管の場合1度で成功できないこともあるため、予備の針がないとまた取りにいかないと、、、ということが多々あります。こんなことを繰り返すとかなりのタイムロスになるので、点滴のルート留置が自立したタイミングで予備としてポケットに忍ばせておくといざという時に役に立ちます。
⑫聴診器
→水銀計での血圧測定の際や、肺音の聴診、胃管の胃泡音確認の際に使います。
私は看護学校時代に学校で購入する流れだったのでその時に買いました。
ほかの職員と色が被っていることが多いので、無くさないために目印とか刻印とかシール貼るとか工夫が必要です。
小児用は成人用と聴診器のサイズが異なるため、小児科や産婦人科に勤務する予定の方は注意してください。
⑬軽くて歩きやすいナースシューズ
→入職した際にユニフォームとナースシューズは病院から支給してもらえますが、シューズは重くて通気性が悪いものが多いです。こだわりが無い人はそのままでいいと思いますが、私は靴を変えたら仕事のスピードも上がりました。
医師はクロックスをはいていることが多いですが、看護師はクロックスやサンダルは禁止のところが多いです。「ナースシューズ」という名称のものを買わなくても全体的に白い靴なら文句は言われません。
⑭タイマー付き計算機
→計算機は点滴の滴下速度の計算で必須です。タイマーは、治療や検査の内容によっては決まった時間でバイタル測定をしなければならないが色んな業務と同時進行で行っているので、自分が忘れないように使っていました。
計算機は、基本的には病棟のロッカーに入れておいて使う時にポケットに入れたり電子カルテに乗せて置いたりしていました。(電子カルテは業務中は基本1人1台持てます。)
----以下は紙カルテの病棟で働いていた時に必須だったアイテムです
⑮定規
[rakuten:happyh:10272603:detail]
→紙カルテは、温度版(日々のバイタルの経過が書いてあるグラフ)も手書きなので定規がないと困りました。百円ショップで柔らかい曲がる定規があったので、ポケットに入れても割れないようにと思いそれを使ってました。
⑯ロールタイプの付箋
[rakuten:jetprice:10077792:detail]
→紙カルテだとその場でカルテの入力ができないので、後で書くことややることをメモするのに使っていました。切ってしまうとはがれて紛失してしまうこともあるので、ロールの状態のまま切らずに書いてました。手にメモしても、すぐに手を洗って消えてしまうのでその場で書けるものがあると便利です。
☆病棟のロッカーにストックしておくといいもの
①ボールペンの替え芯
②予備のペン(マッキーやらマーカーやらボールペンやら。3色ボールペンも1つ予備で入れておくとペンなくしたとき困らない。)
③髪ゴム(仕事中にゴム切れたり、職員に貸してって言われること多い)
④ヘアピン(貸してって言われること多い)
⑤靴下やストッキング(汚れたり、敗れたとき用)
余談ですが、看護師は立ち仕事なので基本的に歩き回っています。なので、信じられないくらい足がむくみます。仕事終わりにブーツは履けません。
グラマラスパッツ的なやつが巷では人気ですが、使ったことが無いのと私は下半身全部覆われると嫌なので弾性ストッキングを履いて仕事をすることをお勧めします。
寝るときも毎日履くとなおいいです。お値段はそれなりにしますが、個人的にはメディキュットより効果は実感しています。
※足の太さによってサイズが変わってくるので自分に合ったものを使用してください。





![[5%オフクーポン配布中] シャチハタ キャップレス9 リールキーホルダー付 朱色専用ページ シヤチハタ 別注品 印鑑 はんこ ネーム印 浸透印 認印 判子 ハンコ 9.0ミリ しゃちはた 売れ筋商品 [5%オフクーポン配布中] シャチハタ キャップレス9 リールキーホルダー付 朱色専用ページ シヤチハタ 別注品 印鑑 はんこ ネーム印 浸透印 認印 判子 ハンコ 9.0ミリ しゃちはた 売れ筋商品](https://thumbnail.image.rakuten.co.jp/@0_mall/bugyo/cabinet/00587980/shachihata_26_03_3.jpg?_ex=128x128)